
Kõige sagedamini ei tea inimesed inimese papilloomiviiruse (HPV) olemasolust nende kehas. See on tingitud asjaolust, et papilloomiviirus esineb tavaliselt varjatud kujul, mis on loomuliku immuunsuse poolt alla surutud. Probleemid tekivad siis, kui see väljub kontrolli alt ja hakkab aktiivselt avalduma väljakasvude kujul erinevates kehaosades. Mehed kannatavad viiruse tagajärgede all vähem kui naised, kuid isegi nende jaoks võivad selle tagajärjed põhjustada tõsiseid probleeme peenise papilloomide kujul.
Põhjused
Viiruse DNA siseneb kehasse naha või limaskestade mikropragude kaudu. Kui mehe immuunsus on nõrgenenud, ilmnevad HPV esimesed ilmingud mitu kuud pärast nakatumist.
Kuni 80% nakkusjuhtudest toimub seksuaalvahekorras. Barjääri rasestumisvastane vahend minimeerib nakatumise riski, kuid ei kõrvalda seda täielikult.
Muud nakkusteed:
- Majapidamise viis. Viirus kandub edasi nakatunud isiku isiklike asjade kaudu: riided, hügieenitarbed jne. Nahakahjustuste, ka väiksemate, nakatumise oht suureneb. Seda teed iseloomustab nakatumine madala onkogeense viiruse tüüpidega. Need ei too kaasa tõsiseid terviseprobleeme, vaid ilmnevad kondüloomide, papilloomide ja tüükadena, tekitades kosmeetilise defekti.
- Emalt lapsele. Kui ema nakatus HPV-sse raseduse ja sünnituse ajal ning sünnitas loomulikult, on lapsel suur tõenäosus nakatuda.
Kui mehel on hea immuunkaitse, siis viirus ei avaldu ja võib varjatud kujul kehas pikka aega püsida. Seetõttu pole ohtlik mitte nakatumine viiruse endaga, vaid immuunsüsteemi nõrgenemine, mis viib HPV aktiveerumiseni.
Viiruse tugevnemist mõjutavad mitmed tegurid:
- kroonilised haigused;
- hormonaalsed probleemid;
- valesti valitud rasestumisvastane vahend või selle täielik puudumine;
- viirusnakkused;
- alkohol, suitsetamine või antibiootikumide pikaajaline kasutamine;
- sagedane stress.
Kõik need tegurid mõjutavad immuunsüsteemi negatiivselt. Kui mehe elus pole mitte ühte provotseerivat tegurit, vaid mitu, viib see papilloomiviiruse kiirema arenguni.
Sümptomid
Sageli ilmnevad papilloomid ainult väliselt, kuid mõnel juhul võivad need tekkida mittespetsiifilised sümptomid:
- sügelus ja põletustunne seksuaalvahekorra ajal;
- valu papilloomide puudutamisel;
- uriini kogunemine peenise voltidesse;
- ebameeldiv lõhn kahjustatud piirkonnas.
Lisaks võivad neoplasmid kasvada ja mõjutada mitte ainult peenise piirkonda, vaid ilmuda ka pärakusse ja pubis.
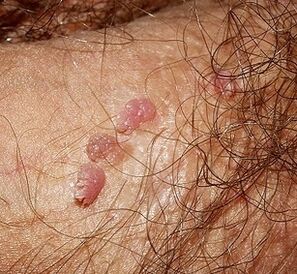
Kuidas papilloomid välja näevad?
Papilloom peenisel on väike kasvaja. Alguses võib see ilmneda üksi, kuid ilma korraliku ravita suureneb papilloomide arv. Samal ajal võivad nad üksteisega ühineda.
Sellised uued kasvud meenutavad lihavärvi või roosasid lillkapsa õisikuid. Enamasti paiknevad need eesnaha piirkonnas, peas ja frenulumis. Harvemini diagnoositakse neid kusiti ja munandikotti. Papilloomid võivad ilmneda ka väikeste valgete vistrikutena, mis ilmuvad pikkade ridadena. See vorm on tüüpiline lokaliseerimiseks frenulumpiirkonnas.
Üks HPV ilmingutest on Buschke-Levenshteini kondüloom. Seda iseloomustab kiire kasv, silmapaistev suurus ja vastupidavus erinevatele raviviisidele. Selle välimus on tingitud mitmest olemasolevast papilloomist ja kondüloomist, mis ühinevad ja moodustavad ühe suure kahjustatud piirkonna. Buschke-Levenshteini kondüloomi esinemine on ohtlik, kuna selle poolt muudetud rakud võivad kergesti areneda vähiks.
Millise arsti poole peaksin pöörduma?
Reeglina diagnoosib uroloog meestel papilloomid. Samuti võite pöörduda dermatoveneroloogi või proktoloogi poole, kui teil on pärakupiirkonna kondüloomid. Kuid papilloomide eemaldamiseks suunatakse nad tavaliselt kirurgi poole. Kokkuvõttes toimub diagnostika mitmes etapis:
- Uroloog uurib ja küsitleb patsienti. Patsiendi elustiili hindamiseks ja viirusega nakatumise põhjuse väljaselgitamiseks on vajalik suuline vestlus. Visuaalne kontroll hõlmab mitte ainult peenise seisundi hindamist, vaid ka külgnevaid elundeid - munandikotti, päraku piirkonda. See on vajalik viiruse lokaliseerimise pildi täiendamiseks.
- Ureetra määrdumise esitamine. Määrab erinevate sugulisel teel levivate haiguste esinemise.
- PCR. See analüüs ei näita mitte ainult HPV esinemist kehas, vaid määrab suure tõenäosusega ka selle tüübi.
- Meatoskoopia. See protseduur on ureetra uurimine, kui papilloomiviirus on mõjutanud frenulumi.
- Pärast papilloomide eemaldamist arst võib määrata biopsia kaugema kasvaja seisundi hindamiseks. See on vajalik vähiriski välistamiseks ja veendumaks, et papilloom on healoomuline.
Sel juhul on soovitatav uurida mõlemat partnerit. Tavaliselt on naine nakatunud ka ühte tüüpi papilloomiviirusega. Kui ravida ainult meest, jääb ta tõenäoliselt mõne aja pärast uuesti haigeks.
Miks on papilloomid ohtlikud?
Inimese papilloomiviirusega kaasnevad sageli muud seotud haigused. Papilloomide ilmumine peenise pea piirkonnas aitab kaasa uriini kogunemisele voltidesse. See loob tingimused erinevate mikroorganismide tekkeks ja kasvuks, mis omakorda põhjustab nakkusi. Need võivad provotseerida erosiooni papilloomi ümber ning soodustada ka ureetra ja munandite põletikku. Neid haigusi iseloomustavad urineerimishäired, valu ja kõrge palavik.
Teine oht on kasvajate vigastus, mis põhjustab verejooksu. See on tingitud asjaolust, et papilloomide ümber moodustuvad paljud veresooned, mis varustavad neid verega. Isegi väikesed kahjustused võivad põhjustada trauma tõttu nakatumist.
Samuti võivad neoplasmid liikumisel hõõruda, mis põhjustab mehele valu ja ebamugavustunnet.
HPV ja vähk
Kui viirus alles hakkab levima, on kasvajad haruldased ja healoomulised. Ilma ravita nad kasvavad ja ühinevad üksteisega. Aja jooksul degenereeruvad rakud pahaloomulisteks. Vähirisk on eriti suur, kui mees on nakatunud väga onkogeensete viirusetüüpidega – 16 või 18. Need aitavad kaasa peenise- ja põievähi arengule.
Papilloomide ravi
HPV ravi hõlmab mitte ainult selle väliste ilmingute eemaldamist, vaid ka immuunsüsteemi tugevdamist, mis peaks blokeerima viiruse ilminguid. Immuunsuse säilitamiseks kasutatakse immunostimuleerivaid ravimeid.
Viirusevastase ravimina on efektiivne salv, mis pärsib viiruse paljunemist ja eemaldab väikesed kasvud. See ei tule alati toime täieliku eemaldamise ülesandega, kuid see takistab uute kasvude ilmnemist. Immuunsüsteemi stimuleerimiseks on ette nähtud viirusevastane salv. Salv ei eemalda papilloome, vaid aitab aktiveerida immuunsüsteemi rakke, mis peatab nende kasvu ja arengu.
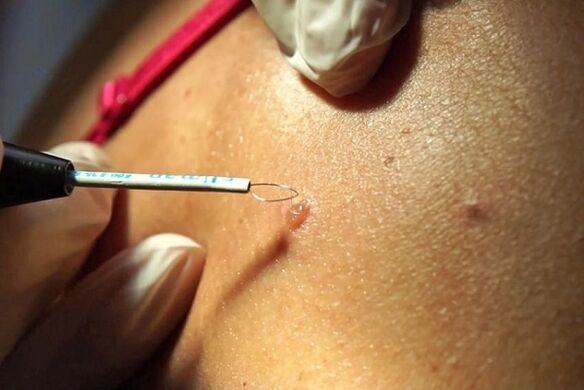
Eemaldamise meetodid
Tekkivatest kasvajatest vabanemiseks on mitu võimalust:
- Laseri eemaldamine. Papilloom puutub kokku laserkiirega, mis põletab kasvu täielikult ära. Sellele kohale moodustub koorik ja kukub mõne nädala pärast maha. Meetodit peetakse efektiivseks retsidiivide puudumise tõttu. Eemaldamine toimub anesteesia all. Sel juhul verejooksu ei esine, ei jää arme ega arme.
- Krüodestruktsioon. Papilloomid puutuvad kokku vedela lämmastikuga. See külmutab koheselt soovitud ala, sellel olev kasvaja hävib ja sureb. Selle meetodi puuduseks on võimetus kontrollida krüodestruktsiooni sügavust. Eemaldatud papilloomi kohale jääb ka koorik, mis mõne aja pärast kaob.
- Radiokirurgia. Selle meetodi tööpõhimõte on sarnane lasereemaldusega. Raadiolained ei jäta arme ning protseduurile eelneb eelnev tuimestus spetsiaalse pihustiga. Pärast seda ei teki tüsistusi ja keha taastub kiiresti.
- Elektrokoagulatsioon. Kasv puutub kokku elektrivooluga, mille tõttu vars elimineeritakse, mille järel papilloom kaob. Vajadusel võib kasutada pindmist anesteesiat. Protseduur kestab paar minutit, on laialt levinud ja taskukohane. Kuid see meetod võib pärast paranemist jätta armid.
- Kirurgiline sekkumine. Seda kasutatakse harvadel juhtudel, kui kasvaja muutub liiga suureks. Seda tehakse anesteesia all ja seda iseloomustab pikk paranemine ja traumatiseerimine. Selle meetodi hea külg on see, et see võimaldab eemaldada eemaldatud kasvu histoloogiliseks uurimiseks.
Iga meetodi hind sõltub töö keerukusest, eemaldatavate papilloomide suurusest ja arvust.
Enne mis tahes meetodi valimist pidage nõu oma arstiga. Ta ütleb teile, mida on teie olukorras kõige parem kasutada, ja üksikasjalikult, kuidas protseduur läbi viiakse. Samuti on pärast kasvaja eemaldamist soovitatav võtta materjal histoloogia jaoks. See on vajalik selleks, et teha kindlaks, kas on alanud healoomuliste kasvajate degenereerumisprotsess pahaloomulisteks. See meetod aitab avastada varaseid rakkude muutusi ja vältida vähi levikut.






















